Rehabilitacja oddechowa pacjentów wentylowanych mechanicznie
MGR TOMASZ ZWOLIŃSKI1, 3, MGR JOLANTA SZAMOTULSKA3, DR N. MED. KATARZYNA KWIECIEŃ-JAGUŚ1, 2,
DR N. MED. MAGDALENA A. WUJTEWICZ4
1 Katedra i Klinika Anestezjologii i Intensywnej Terapii, Gdański Uniwersytet Medyczny
2 Zakład Pielęgniarstwa Ogólnego, Gdański Uniwersytet Medyczny
3 Zakład Fizjoterapii, Katedra Rehabilitacji, Gdański Uniwersytet Medyczny
4 Katedra i Klinika Okulistyki, Gdański Uniwersytet Medyczny
Praca recenzowana
Pacjentów oddziału intensywnej terapii (OIT) bardzo często ze względu na konieczność prowadzenia wentylacji mechanicznej charakteryzuje niewielka aktywność fizyczna. Dotychczasowe badania naukowe wykazały, że prowadzenie respiratoterapii u pacjenta OIT przez ponad tydzień może prowadzić do utraty 25% siły mięśniowej. Problem osłabienia siły i masy mięśniowej obejmuje większość mięśni w organizmie człowieka, w tym również mięśnie oddechowe. Z praktycznego punktu widzenia wiąże się to bez wątpienia z trudnościami z odłączeniem chorego od respiratora (1-3). Brak postępów w procesie odzwyczajania chorego od respiratora niesie ze sobą nie tylko ryzyko wydłużonej hospitalizacji (1), ale również zwiększoną śmiertelność (2, 5). Leczenie z wykorzystaniem ruchu jest coraz częściej wykorzystywane na OIT. Literatura przedmiotu wskazuje, że aktywizacja pacjenta intensywnej terapii w przeciągu 48 godzin od momentu przyjęcia jest bezpieczna, niesie ze sobą stosunkowo niewielką liczbę powikłań, a także znacznie zmniejsza długość pobytu chorego na OIT (6). Pomimo wspomnianych korzyści płynących z wczesnej mobilizacji chorego wciąż można spotkać liczne przeszkody w stosowaniu kinezyterapii u pacjentów OIT. Trudności mogą mieć charakter organizacyjny lub mogą wynikać ze stanu klinicznego pacjenta – jego niestabilności hemodynamicznej, braku/lub utrudnionego kontaktu, konieczności stosowania wentylacji mechanicznej, obecności licznych wkłuć i drenów (7). Rehabilitacja oddechowa rozpoczyna proces usprawniania pacjenta na OIT i jest podstawą pracy terapeutycznej. Dotyczy ona chorych wentylowanych mechanicznie, jak również pacjentów oddychających samodzielnie lub wspomaganych tlenem. Terapia oddechowa ma na celu zapobiegać powikłaniom ze strony układu oddechowego związanym z długotrwałym unieruchomieniem oraz poprawić jego wydolność. Jak wskazuje literatura, dość częstym problemem na OIT są infekcje układu oddechowego, w tym tchawicy, oskrzeli, płuc – dotyczy to zwłaszcza chorych w stanie krytycznym (8). Wczesne zastosowanie rehabilitacji oddechowej może przyczynić się do znacznego spadku tego typu zakażeń (9). Koncepcja PNF, czyli proprioceptywna nerwowo-mięśniowa facylitacja, jest jedną z najpopularniejszych metod stosowanych w fizjoterapii. Terapia ta opiera się na wykorzystaniu naturalnych ruchów ciała i przywróceniu utraconych aktywności niezbędnych choremu do życia. Poprzez wielobodźcową stymulację fizjoterapeuta uaktywnia rezerwy funkcjonalne pacjenta, wykorzystuje jego potencjał życiowy oraz podkreśla i eksponuje jego mocne umiejętności. Rehabilitacja z wykorzystaniem filozofii PNF polega na pozytywnym podejściu do pacjenta opartym na pracy bez bólu (10). Jednym z podstawowych założeń koncepcji PNF jest podejście do pacjenta jako do całości, globalnie i kompleksowo (11). Dotychczasowe badania naukowe i publikacje wskazują, że metoda ta przynosi bardzo dobre rezultaty w przypadku pacjentów ortopedycznych, neurologicznych oraz chirurgicznych (12). Niewiele jest publikacji poświęconych chorym OIT, choć, jak wskazują statystyki, potrzeby w zakresie zapotrzebowania na rehabilitację na oddziałach takich jak intensywna terapia wciąż rosną (13).
Biomechanika i fizjologia oddychania
Płuca i klatka piersiowa są strukturami elastycznymi. W warunkach fizjologicznych pomiędzy ścianą klatki piersiowej a płucami znajduje się cienka warstwa płynu. Płuca pokryte są opłucną płucną, dzięki czemu ślizgają się swobodnie po ścianie klatki piersiowej, nazywanej opłucną ścienną. Ciśnienie panujące pomiędzy płucami a ścianą klatki piersiowej jest niższe od ciśnienia atmosferycznego. Z tego względu po otwarciu klatki piersiowej płuca zapadają się, zaś w sytuacji utraty elastyczności przez płuca klatka piersiowa rozszerza się i przyjmuje kształt beczkowaty (14). Wentylacja płuc jest uzależniona od ruchów klatki piersiowej polegających na wdechu i wydechu. Faza wdechu aktywizowana jest mięśniami wdechowymi – przeponą i mięśniami międzyżebrowymi zewnętrznymi, natomiast wydech jest bierną fazą oddychania, pojawia się w następstwie rozkurczu mięśni wdechowych. W oddychaniu spoczynkowym występuje zazwyczaj tor oddychania przeponowo-brzuszny. Klatka piersiowa wykonuje rytmiczne wdechy i wydechy o częstotliwości 0,26 Hz, czyli około 16 oddechów na minutę. Różnica ciśnień przez ruch klatki piersiowej umożliwia ruch powietrza w trakcie cyklu oddechowego (15). Wdech jest procesem aktywnym. Skurcz mięśni wdechowych zwiększa objętość klatki piersiowej. W czasie spokojnego oddychania ciśnienie w jamie opłucnej obniża się o około 6 mmHg w stosunku do ciśnienia atmosferycznego. Płuca stają się rozciągnięte, ciśnienie w drogach oddechowych staje się nieznacznie ujemne, powietrze napływa do płuc. Przy końcu wdechu siły sprężystości płuc sprowadzają klatkę piersiową z powrotem do pozycji wydechowej, w której to siły sprężystości płuc i klatki piersiowej równoważą się. W czasie spokojnego oddychania wydech jest aktem biernym, w którym żaden z mięśni oddechowych odpowiedzialnych za zmniejszanie objętości klatki piersiowej nie kurczy się (14). Oddychanie jest procesem automatycznym mającym na celu optymalne usuwanie dwutlenku węgla i utrzymanie wartości pH krwi w granicach 7,4. Każdy, nawet najmniejszy wysiłek oddechowy wymaga od płuc, serca i układu naczyniowego usunięcia zwiększonej ilości dwutlenku węgla (16). Proces oddychania pozostaje pod kontrolą szeregu ośrodków położonych w tworze siatkowym rdzenia przedłużonego i moście; każdy z nich może niemal normalnie sterować procesem oddychania, nawet gdy zniszczeniu ulegnie część ośrodkowego układu nerwowego powyżej mostu. Zespoły wspomnianych neuronów noszą nazwę ośrodka oddechowego. W ośrodku oddechowym ulokowany jest ośrodek wdechowy – odpowiedzialny za skurcz mięśni wdechowych – oraz ośrodek wydechowy, którego pobudzenie powoduje skurcz mięśni wydechowych. Oba te ośrodki są ze sobą ściśle powiązane, ich pobudzenie i hamowanie odbywają się nieustannie, automatycznie, regulując wielkość, głębokość i rytm oddychania (16).
Fot. 1. Leżenie tyłem

Fot. 2. Pozycja półsiedząca
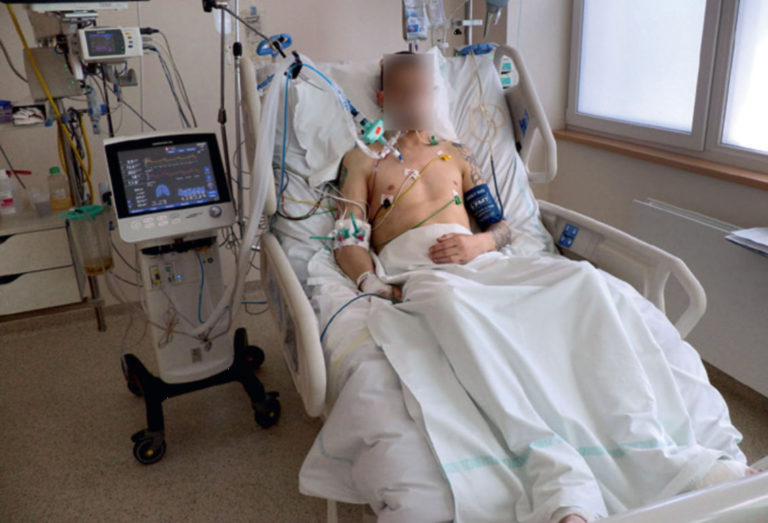
Fot. 3. Pozycja siedząca
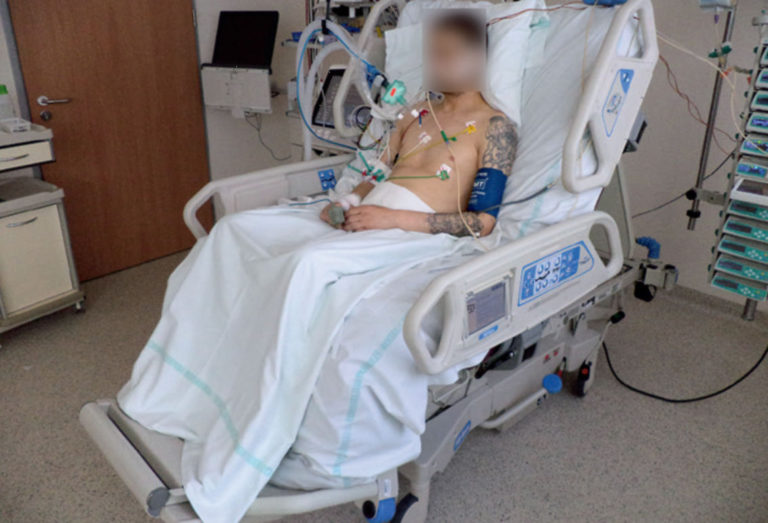
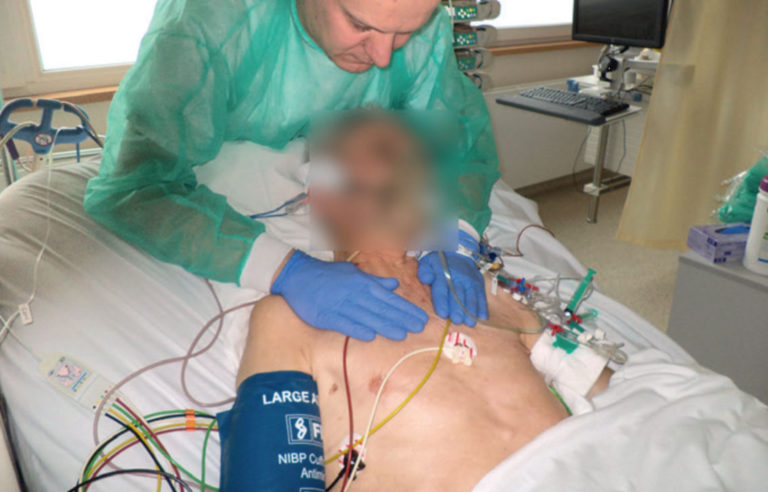
Fot. 4. Pozycja wyjściowa – leżenie tyłem, kąt uniesienia zagłówka: 30 stopni, ręce terapeuty na dolnych żebrach – nacisk w kierunku doogonowym i dośrodkowym

Fot. 5. Pozycja wyjściowa – leżenie tyłem, kat uniesienia zagłówka: 30 stopni, ręce terapeuty na górnych żebrach (sytuacja, w której nie można podejść od strony głowy pacjenta) – nacisk w kierunku doogonowym, dośrodkowym i dogrzbietowym
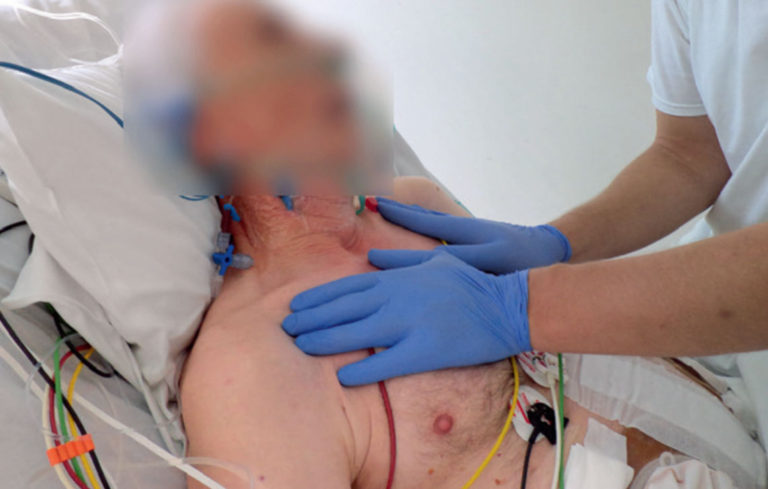
Fot. 6. Pozycja wyjściowa – leżenie tyłem, kąt uniesienia zagłówka: 30 stopni, ręce terapeuty na górnych żebrach na mięśniu piersiowym większym – nacisk w kierunku doogonowym, dośrodkowym i dogrzbietowym
Pozycje ułożeniowe a mechanizm oddychania
Stan pacjentów oraz systemy monitorowania funkcji życiowych ograniczają możliwości zmiany pozycji chorych. Na OIT pacjenci przebywają głównie w pozycjach horyzontalnych, dominuje pozycja supinacyjna, czyli leżenie tyłem. Przy programowaniu terapii oddechowej trzeba wziąć pod uwagę wpływ pozycji pacjenta na mechanizm oddychania, pracę przepony oraz ruchy klatki piersiowej. Zaleca się stosowanie technik oddechowych w różnych pozycjach ułożeniowych (wyjściowych) pacjenta w celu zwiększenia efektu terapeutycznego.
Pozycja leżenia tyłem
W pozycji leżenia tyłem (fot. 1) przepona ustawiona jest wysoko, popychana przez masę trzewi ustawiających się zgodnie z siłą ciężkości. Główny mięsień oddechowy zmuszony jest do intensywniejszej pracy, ponieważ musi przy wdechu pokonać opór stawiany przez narządy jamy brzusznej. Klatka piersiowa spłaszcza się w płaszczyźnie strzałkowej pod wpływem swojej masy. Powoduje to silniejszy ruch żeber niż w pozycji stojącej. Dlatego w czasie snu przeważa tor żebrowy.
Pozycja leżenia bokiem
W pozycji ułożeniowej na boku klatka piersiowa po stronie podporowej jest częściowo wyłączona z aktywności oddechowej. Natomiast po stronie bilateralnej wzrasta zastępczo zakres ruchu żeber. Przepona od strony podłoża, napierana przez trzewia, ustawiona jest wysoko w położeniu wydechowym. Wysokie ustawienie wyjściowe przepony po tej strony aktywizuje ją do silniejszej
pracy wdechowej, większej amplitudy ruchu w porównaniu do przeciwnej strony przepony. Ponadto przepona od strony podporowej wspomaga pracę uciśniętego płuca z powodu ograniczenia ruchu żebrowego po tej stronie (fot. 9-11).
Pozycja półsiedząca
W pozycji półsiedzącej (fot. 2) występuje pośrednie ustawienie przepony, co umożliwia swobodne oddychanie. Płuca, które są w równowadze statyczno- dynamicznej, i nieograniczony ruch żeber umożliwiają intensywne wykonywanie wdechów i wydechów. Ustawienie kończyn dolnych wpływa na napięcie brzucha. Ugięcie nóg rozluźnia mięśnie brzucha, co ułatwia pracę przepony przy wdechu. Jest to dobra pozycja do odkrztuszania zalegającej wydzieliny.
Pozycja siedząca
Pozycja siedząca (fot. 3) natomiast pozwala na swobodne oddychanie – nie ma ucisku na klatkę piersiową i przeponę, dochodzi do pełnego i wolnego rozprężenia płuc we wszystkich kierunkach.
Nisko ustawione grawitacyjnie narządy trzewne pozwalają na głęboki wdech, przepona napotyka stosunkowo mały opór, amplituda ruchów przepony jest mniejsza niż w pozycji półsiedzącej. Wychylenia ruchu żeber są mniejsze niż w pozycjach niższych, ponieważ nie ulega spłaszczeniu przednio-tylny wymiar klatki piersiowej. Dodatkowo podparcie kończyn dolnych stabilizuje pozycję pacjenta, wywołuje napięcie podporowe kończyn dolnych oraz synergie napięciowe na tułów.
Terapia oddechowa
Terapia oddechowa jest podstawą usprawniania na OIT. Zaburzenia oddychania mogą dotyczyć zarówno fazy wdechu, jak i wydechu. W przypadku zaburzeń wdechu ćwiczymy głównie okolice mostka, żeber i przepony. Kinezyterapia oddechowa obejmuje stymulację oddechu dolnożebrowego, górnożebrowego, mostkowego oraz przepony. W celu stymulacji wydechu ćwiczymy poprzez mięśnie brzucha. Ćwiczenia oddechowe mogą być realizowane bezpośrednio przez żebra i przeponę lub
pośrednio przez mięśnie brzucha i kończyny dolne. Pacjentów po operacjach jamy brzusznej rehabilitujemy oddechowo poprzez pracę z klatką piersiową. U chorych po urazach klatki piersiowej i stłuczeniach płuc prowadzimy ćwiczenia oddechowe poprzez tor oddechowy brzuszny i przez synergizm z kończyn dolnych. W terapii oddechowej szerokie zastosowanie ma koncepcja PNF. Torowanie oddychania z wykorzystaniem technik PNF może pobudzać, hamować lub rozluźniać. Do nauczania toru oddechowego, pobudzania mięśni oddechowych wykorzystuje się technikę Rytmicznego Pobudzenia Ruchu, w której torujemy prioproceptywnie właściwy kierunek ruchu żeber poprzez odpowiednią stymulację manualną. Kolejną procedurą jest technika Powtarzanego Rozciągnięcia wykorzystująca reakcję odruchową na rozciąganie. Technika ta może pomóc zapoczątkować wdech (Powtarzane Rozciągnięcia na Początku Wzorca) lub być powtarzana w trakcie ruchu klatki piersiowej w postaci kolejnych rozciągnięć, poprzez zastosowanie pulsacyjnych oporów (Powtarzane Rozciągnięcia w Czasie Wzorca). Zastosowanie oporu na początku ruchu ma za zadanie zmobilizować dany ruch żeber, jak również nadać właściwy kierunek ruchu wdechowego i wydechowego oraz wzmocnić mięśnie wdechowe klatki piersiowej (11). Kolejną techniką PNF mającą zastosowanie w terapii oddychania jest Kombinacja Skurczów Izotonicznych, której celem jest nauka prawidłowego oddychania. Ruch klatki piersiowej stymuluje się poprzez przyłożenie kierunkowego oporu przez ręce terapeuty ustawione zgodnie z ruchem żeber, czyli zgodnie z naturalnym ruchem oddechowym klatki piersiowej (11). Ruchy klatki piersiowej należy stymulować zgodnie z biomechaniką oraz fazami oddychania. W czasie wdechu górne żebra unoszą się do góry, środkowe dogrzbietowo, a dolne – w dół i na zewnątrz. Natomiast w czasie wydechu górne żebra facylitujemy w kierunku dodogonowym, środkowe – dobrzusznie, a dolne żebra – w górę i przyśrodkowo (17).
Fot. 7-8. Pozycja wyjściowa – leżenie tyłem, kąt uniesienia zagłówka: 30 stopni, ręce terapeuty na mostku – nacisk w kierunku doogonowym i dogrzbietowym
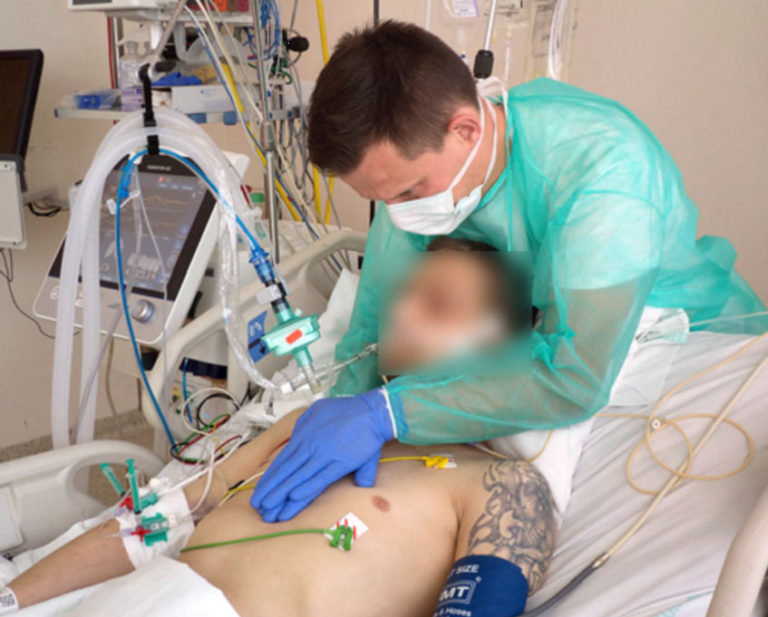
Podsumowanie
Rehabilitacja oddechowa pacjentów na OIT jest bardzo istotna, zwłaszcza w odniesieniu do pacjentów wentylowanych mechanicznie. Metoda PNF daje możliwość zastosowania wczesnej i kierunkowej terapii oddechowej. Wykorzystuje zarówno techniki pobudzające, jak i wzmacniające określony tor oddechowy. Piśmiennictwo potwierdza skuteczność prowadzenia rehabilitacji oddechowej wykorzystującej techniki i wzorce koncepcji PNF w celu zwiększenia funkcji oddechowych (18). Zastosowanie wzmacniających ćwiczeń oddechowych u pacjentów z tetraplegią, po całkowitym uszkodzeniu kręgosłupa szyjnego, spowodowało 67-procentową poprawę pojemności życiowej płuc. W grupie kontrolnej, wykonującej rehabilitację oddechową, bez elementów pracy z oporem, zanotowano 27 procentową poprawę tego parametru. Na uwagę zasługuje przyrost siły mięśni oddechowych w grupie badanej stosującej ćwiczenia oporowe oraz istotne zwiększenie obwodu klatki piersiowej. Również epizody duszności pojawiały się rzadziej u tych chorych (19). W kolejnym badaniu Nitz i Burke (20) wykorzystali koncepcje PNF w terapii oddechowej pacjentów z dystrofią miotoniczną, podkreślając efektywność impulsu rozciągania klatki piersiowej (techniki Powtarzanego Rozciągnięcia). Prioproceptywna stymulacja ścian klatki piersiowej zwiększyła aktywność mięśni międzyżebrowych. Zwrócono również uwagę na wpływ różnej pozycję terapeutycznej na stymulacje oddychania.
Fot. 9. Pozycja wyjściowa – leżenie bokiem, ręce terapeuty na bocznych stronach klatki piersiowej – nacisk w kierunku doogonowym i dośrodkowym w linii żeber. Efektywną alternatywą chwytu jest ułożenie rąk strzałkowo (na mostku i między łopatkami);

Fot. 10. Pozycja wyjściowa – leżenie bokiem (sytuacja, w której nie można podejść od strony głowy pacjenta), ręce terapeuty na bocznych stronach klatki piersiowej – nacisk w kierunku dośrodkowym w linii żeber;
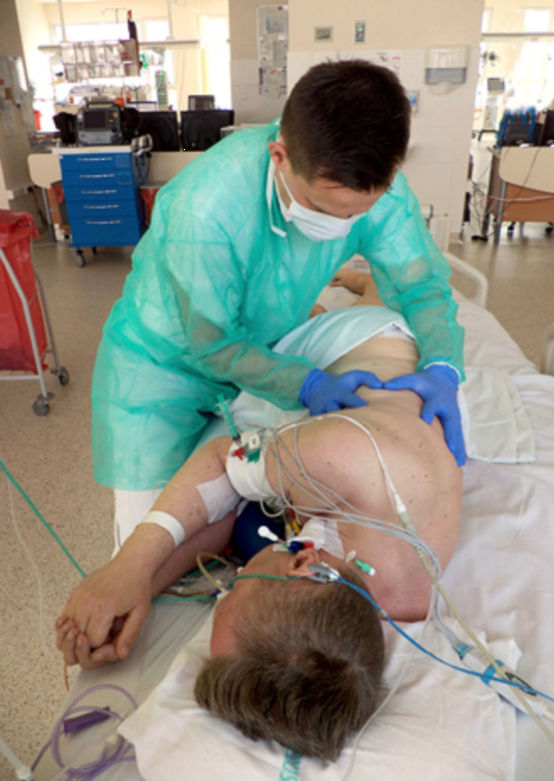
Fot. 11. Pozycja wyjściowa – leżenie bokiem, jedna ręka terapeuty podtrzymuje wolną kończynę górną, druga stymuluje pracę żeber – nacisk w kierunku dośrodkowym w linii żeber;

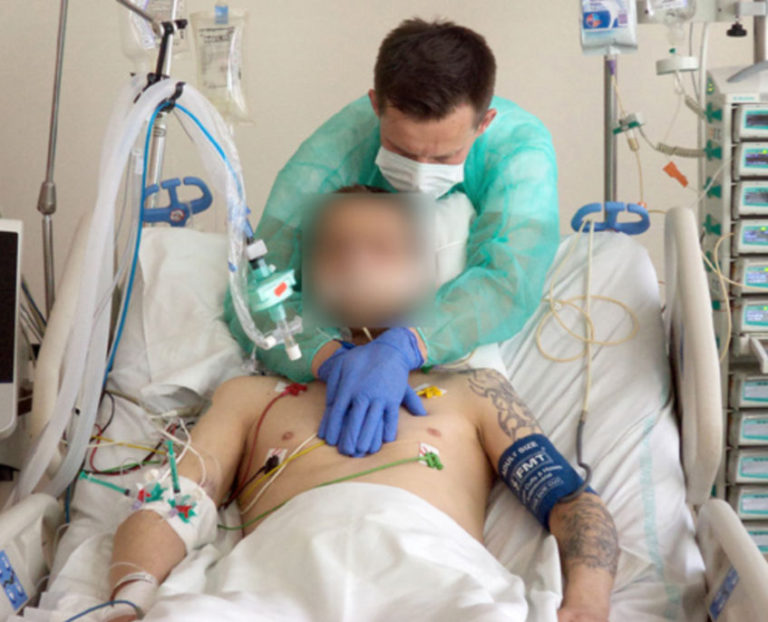
Fot. 12. Pozycja wyjściowa – półsiad/siad, ręce terapeuty na mostku i międzyłopatkowo, nacisk w kierunku dogrzbietowym i doogonowym poprzez rękę przednią, ręka między łopatkami stabilizuje klatkę piersiową;
Wnioski
- Przy stosowaniu terapii oddechowej należy brać pod uwagę wpływ pozycji chorego na mechanizm oddechowy.
- Terapia oddechowa jest podstawą usprawniania chorych na OIT.
- Metoda PNF ma zastosowanie w kinezyterapii oddechowej.
- W terapii oddechowej z wykorzystaniem metody PNF wykorzystuje się techniki: Rytmicznego Pobudzania Ruchu, Powtarzanego Rozciągnięcia oraz Kombinacji Skurczów Izotonicznych.
- Mobilizację klatki piersiowej prowadzi się poprzez stymulację oddychania górnożebrowego, mostkowego oraz dolnożebrowego w różnych pozycjach wyjściowych pacjenta.
- Kinezyterapia oddechowa wpływa na poprawę wentylacji pacjentów pozostających na oddechu własnym, wspomaganych tlenem lub wentylowanych mechanicznie.
- Pozycja półsiedząca jest zalecana przy duszności oraz w celu odkrztuszania wydzieliny z drzewa oskrzelowego. QLink do filmu:https://youtu.be/8XsEdcno4XU
Piśmiennictwo
- Garnacho-Montero J., Amaya-Villar R., Garcia-Garmendia J.L. i wsp.: Effectof critical illness polyneuropathy on thewithdrawal from mechanical ventilation and the length of stay in septic patients. „Critical Care Medicine”, 2005; 33 (2): 349-354.
- De Jonghe S., Bastuji-Garin S., Durand M.C. i wsp.: Respiratory weaknessis associated with limb weakness and delayedweaning in critical illness. „Critical Care Medicine”, 2007; 35 (9): 2007-2015.
- Demoule B., Jung H., Prodanovic N. i wsp.: Diaphragm dysfunction on admissionto the intensive care unit. Prevalence,risk factors, and prognostic impact – a prospective study. „American Journal of Respiratory and Critical Care Medicine”, 2013; 188 (2): 213-219.
- Ali N.A., O’Brien J.M., Hoffmann S.P. i wsp.: Acquired weakness, handgripstrength, and mortality in critically illpatients. „American Journal of Respiratory and Critical Care Medicine”, 2008; 178 (3): 261-268.
- Sharshar T., Bastuji-Garin S., Stevens R.D. i wsp.: Presence and severityof intensive care unit-acquired paresisat time of awakening are associated with increased intensive care unit and hospital mortality. „Critical Care Medicine”, 2009; 37 (12): 3047-3053.
- Dafoe S., Chapman M.J., Edwards S. i wsp.: Overcoming barriers to the mobilizationof patients in an intensive careunit. „Anaesthesia and Intensive Care”, 2015; 43 (6): 719-27.
- Hodgson C.L., Berney S., Harrold M. i wsp.: Clinical review: early patient mobilizationin the ICU. „Critical Care”, 2013; 17: 207.
- Niemkiewicz D., Krawczyk L.: Metody usprawniania leczniczego krytycznie chorych. [W:] Usprawnianie lecznicze krytycznie chorych. R. Szulc (red.), Urban& Partner, Wrocław 2001.
- Kayambu G., Boots R., Paratz J.: Early rehabilitation in sepsis: a prospective randomised controlled trial investigating functional and physiological outcomes. The i-PERFORM Trial. BMC. „Anesthesiology”,2011; 11: 21.
- Zelek M.: Wykorzystanie koncepcji PNF po amputacjach kończyn dolnych. „Rehabilitacjaw Praktyce”, 2014; 4: 8-19.
- Adler S., Beckers D., Buck M.: PNF w praktyce. Ilustrowany przewodnik. Wydanietrzecie, DB Publishing, Warszawa2009.
- Pilucki Ł.: Wykorzystanie metody PNF w procesie usprawniania pacjenta po zabiegach laparotomii. Opis przypadku. „Rehabilitacja Praktyczna”, 2015; 5: 34.
- Truong A.D., Fan E., Brower R.G. i wsp.: Bench-to-bedside review: mobilizing patientsin the intensive care unit – from pathophysiologyto clinical trials. „Critical Care”, 2009; 13 (4): 216-223.
- Ganonq W.: Fizjologia. Wyd. PZWL, Warszawa 2007.
- Paprocka-Bobrowicz M., Demczyszak I., Kuciel-Lewandowska J.: Fizjoterapiaw chorobach układu oddechowego.Górnicki Wydawnictwo Medyczne, Wrocław 2009.
- Michajlik A., Romotowski W.: Anatomia i fizjologia człowieka. Wydanie V, Wyd. PZWL, Warszawa 2009.
- Host R.: Trening strategii motorycznych i PNF. Top School, Kraków 2010.
- KyoChul Seo, MiSuk Ch.: The Effects on the Pulmonary Function of Normal Adults Proprioceptive Neuromuscular Facilitation Respiration Pattern Exercise. „J Phys Ther Sci”, 2014 Oct; 26 (10):1579-1582.
- Liaw M-Y, Lin M-C, Cheng P-T, Wong M-KA, Tang F-T.: Resistive inspiratorymuscle training: its effectiveness in patientswith acute complete cervical cord injury. „Archives of Physical Medicine and Rehabilitation”,. 2000; 81 (6): 752- 756.
- Nitz J., Burke B.: A study of the facilitation of respiration in myotonic dystrophy. „Physiotherapy Research International”,2002; 7 (4), 228-238.
P O D S U M O WA N I E
Grupa pacjentów, u których można stosować metody opisane w artykule
Pacjenci leżący przebywający na OIT, korzystający z pomocy respiratora lub oddychający samodzielnie. Kinezyterapia oddechowa w różnych pozycjach wyjściowych pacjenta może byćb zastosowana również u chorych, u których stan zdrowia oraz brak aktywności fizycznej upośledzają funkcję układu oddechowego.
Proponowany program rehabilitacji
Zastosowanie kinezyterapii oddechowej w różnych pozycjach wyjściowych pacjenta. Kierunkowe torowanie wzorca górnożebrowego, dolnożebrowego i mostkowego poprzez odpowiedni układ rąk terapeuty, z uwzględnieniem naturalnego ruchu klatki piersiowej. Edukacja wzorca oddechowego za pomocą Rytmicznego Pobudzania Ruchu. Pobudzanie i wzmacnianie toru oddechowego technikami: Powtarzane Rozciągnięcia oraz Kombinacji Skurczów Izotonicznych.
Współpraca z innymi specjalistami
Lekarz – określa wskazania i przeciwwskazania do obciążania chorego. Pielęgniarka – dzięki ciągłemu przebywaniu przy pacjencie, jego obserwacji i wykonywaniu zabiegów może pomóc w ustaleniu aktualnego stanu zdrowia.
Wskazania i porady
Ze względu na dużą dynamikę zmian stanu zdrowia pacjentów wskazane jest ciągłe monitorowanie
wydolności chorego na kardiomonitorze oraz respiratorze podczas rehabilitacji. W razie jakichkolwiek wątpliwości należy skonsultować stan zdrowia chorego z lekarzem lub pielęgniarką oraz/lub skorzystać z dokumentacji medycznej.
Zastosowane metody
Rehabilitacja oddechowa metodą PNF z wykorzystaniem następujących technik: Rytmiczne Pobudzenie Ruchu, Powtarzane Rozciągnięcia, Kombinacja Skurczów Izotonicznych w różnych pozycjach wyjściowych pacjenta do terapii.
Rehabilitacja oddechowa pacjentów wentylowanych mechanicznie
Rehabilitacja oddechowa pacjentów
Artykuł udostępniony przez Wydawnictwo Czasopisma “Na Ratunek” www.naratunek.elamed.pl